Eczéma séborrhéique (dermatite séborrhéique)
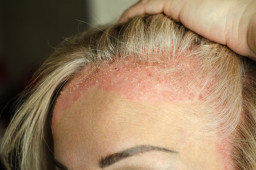
L'eczéma séborrhéique est un problème de peau à l'endroit où les glandes qui produisent le sébum (glandes sébacées) sont nombreuses.
petekarici
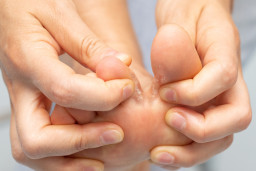
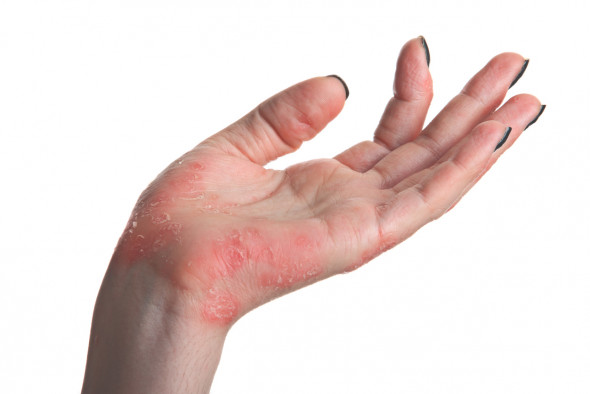
L'eczéma de contact est une inflammation de la peau déclenchée par un agent externe, qui active le système immunitaire de la peau. L’inflammation s’accompagne de rougeurs et de démangeaisons. Les personnes qui ont la peau sensible et des prédispositions allergiques sont plus à risque de développer un eczéma de contact.
Les substances irritantes chimiques peuvent endommager la peau et déclencher une réaction inflammatoire lorsque l’exposition est suffisamment intense et prolongée. Les principaux facteurs responsables sont les détergents, les solvants et les contacts répétés des mains avec l’eau.
Dans le population âgée de plus de 4 ans, l'eczéma de contact irritant touche environ une personne sur 30 à 35. Elle s’observe principalement dans certaines catégories professionnelles, dont le personnel de cuisine, de nettoyage, de soins de santé, de salons de coiffure, etc.
L’affection se manifeste souvent par une rougeur, une peau qui pèle (desquamation) et des démangeaisons au niveau des mains. L'eczéma commence entre les doigts et sur le dos de la main, avant de s’étendre à la paume.
Le diagnostic est établi sur la base des symptômes et de l’identification des agents irritants. Le médecin vous posera des questions pour trouver les agents irritants auxquels vous êtes exposé(e) et pour évaluer l’évolution de l’affection lorsque vous n’êtes plus exposé(e) à ces agents, par exemple lorsque vous êtes quelques jours en congé.
Si les lésions n’ont pas disparu après 3 mois de traitement, le médecin prescrira des examens complémentaires. Une infection par un champignon (mycose) peut être diagnostiquée au moyen d'un examen des squames (pellicules de peau) au microscope. Le médecin vous orientera vers un spécialiste de la peau (dermatologue) en vue d’exclure une allergie. Les tests qui pourront être réalisés dans ce cadre sont par exemple les tests épicutanés (patch tests), qui consistent à mettre certains allergènes au contact de la peau du dos, et les tests prick-tests, qui consistent à pratiquer une petite incision (cuti) sur l’avant-bras et à y mettre quelques gouttes de différents extraits d’allergènes.
En démarrant le traitement rapidement, vous empêcherez l’affection de devenir chronique.
Limitez ou évitez l’exposition aux agents qui pourraient irriter vos mains.
Protégez vos mains de manière adaptée (portez des gants en coton et des gants de protection par-dessus).
Évitez les savons classiques et lavez-vous les mains au savon neutre.
Selon la gravité de l’affection, le médecin prescrira une crème à la cortisone plus ou moins puissante, à appliquer 1 à 2 fois par jour sur les lésions jusqu’à ce qu’elles disparaissent (2 à 6 semaines).
Après la guérison des lésions, il est souvent nécessaire de continuer à appliquer la crème à la cortisone 2 fois par semaine, pendant 1 à 3 mois, afin de prévenir leur réapparition.
Un traitement immunosuppresseur peut être utile en cas de prédisposition allergique.
Si l'eczéma de contact est lié à la profession exercée, le médecin prescrira un arrêt de travail de la durée nécessaire pour guérir l’affection, sauf s’il est possible de changer (provisoirement) les conditions de travail. Le médecin fixera un rendez-vous de suivi à la fin de l’arrêt de travail.
Bilan allergologique (patch tests ou prick tests), ici, ou à trouver sur cette page
Cliniques universitaires Saint-Luc (UCLouvain)
CBIP – Centre Belge d’Information Pharmacothérapeutique
Guide de pratique clinique étranger
‘Dermite irritante de contact’ (2000), mis à jour le 10.05.2016 et adapté au contexte belge le 04.10.2019 – ebpracticenet
Étape 1 sur 6
L'eczéma séborrhéique est un problème de peau à l'endroit où les glandes qui produisent le sébum (glandes sébacées) sont nombreuses.

Cette fiche explique les problèmes de peau que l'on peut reconnaitre facilement. Pour ce type de problèmes de peau, le ou la professionnel·le de la santé peut faire un "diagnostic à vue", sans examen technique en plus.
L'eczéma nummulaire est une variante chronique de l'eczéma que l’on rencontre fréquemment. Son nom vient du latin « nummus », qui signifie monnaie. Les marques sur la peau ont en effet la forme arrondie d’une pièce de monnaie.
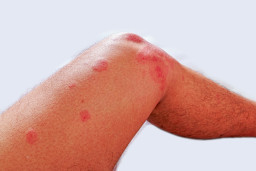
L’eczéma le plus fréquent est l’eczéma atopique (dermatite atopique). Il apparaît généralement dans les plis de la peau, par exemple, dans le pli du coude ou derrière les genoux. Cet eczéma peut commencer dès la petite enfance.
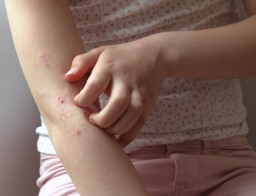
L’eczéma le plus fréquent est l’eczéma atopique (dermatite atopique). Il apparaît généralement dans les plis de la peau, par exemple, dans le pli du coude ou derrière les genoux. Cet eczéma peut commencer dès la petite enfance.
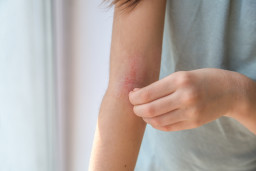
Les mycoses cutanées ou dermatomycoses sont des maladies de la peau et des muqueuses causées par des champignons. Elles peuvent apparaitre sur une peau abîmée mais aussi sur une peau saine.