Yeux secs
Plusieurs raisons peuvent amener à avoir les yeux secs. Par exemple, l'âge ou les hormones. Les symptômes sont une sensation de brûlure et de sable dans les yeux. Les yeux coulent, sont rouges et sont facilement irrités.

Pridannikov
Les paupières contiennent des glandes qui produisent du sébum (glandes sébacées).
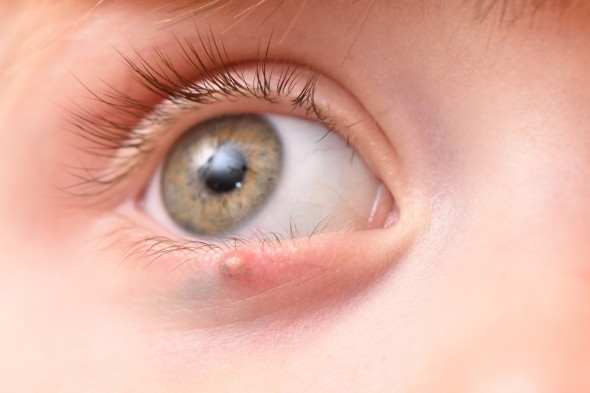
Un orgelet est une glande sébacée infectée. Le germe le plus souvent responsable est le Staphylococcus aureus, une bactérie fréquente sur la peau. Outre le terme officiel « d’orgelet », on parle aussi d’hordéole, de compère-loriot ou encore de grain d’orge.
Lorsque le canal d’une glande se bouche, le sébum peut se retrouver dans les tissus voisins, formant une boule (lipogranulome) dans l’épaisseur de la paupière. C’est ce qu’on appelle un chalazion. Le chalazion peut être purulent, ou s’il est de grande taille, exercer une pression sur la cornée de l'œil et altérer temporairement la vue. Le globe oculaire est alors déformé (astigmatisme) et du coup, l’image aussi.
Nous n'avons pas de chiffres exacts pour la Belgique, mais aux Pays-Bas, environ 5 personnes sur 1 000 ont un chalazion ou un orgelet. Ils sont plus fréquents chez l’enfant et chez le jeune adulte. Les affections sont toutes les deux fréquentes. Elles réapparaissent aussi souvent, au même endroit ou dans l’autre paupière. Un chalazion peut évoluer en orgelet et inversement.
Un orgelet provoque un gonflement local, une rougeur et une douleur ressentie lorsque l'œil cligne ou en appuyant sur la paupière. Un orgelet externe se développe sur le bord de la paupière et contient du pus jaunâtre. Un orgelet interne peut évoluer en nodule sous-cutané dur dans la paupière supérieure (chalazion). En principe, il n’est pas douloureux. Il se trouve souvent au milieu ou à la base de la paupière. Parfois, il y a plusieurs chalazions sur les deux paupières.
En se basant sur votre récit et sur un examen clinique, le médecin fera la distinction avec d’autres diagnostics possibles, comme une infection des glandes lacrymales ou une suspicion de tumeurs de la paupière. Il vous orientera souvent vers un ophtalmologue.
Vous avez plus de risque de développer un orgelet ou un chalazion si vous :
souffrez de sécheresse oculaire (souvent chez les personnes atteintes d'une maladie systémique ou auto-immune) ;
souffrez d'une infection de longue durée au bord de la paupière ;
faites de l’eczéma séborrhéique ;
Par ailleurs, l’équilibre hormonal influence la composition du sébum.
Si vous développez plusieurs orgelets et/ou chalazions à un âge avancé ou s’ils se développent à des endroits inhabituels ou sont atypiques, le médecin sera d’autant plus attentif à la présence éventuelle d'une tumeur des glandes sébacées.
En cas de plaintes, consultez le médecin. Suivez bien ses consignes de traitement.
Ne frottez pas trop vos mains sur vos yeux. Utilisez votre propre serviette si vous avez une infection oculaire. Si vous avez un chalazion, appliquer un gant de toilette tiède et humide, ou encore mieux une compresse, sur votre paupière peut vous soulager, par exemple 4 fois par jour pendant 10 à 15 minutes. Si vous avez les paupières grasses et que vous souffrez d’infections récurrentes du bord des paupières, vous pouvez les dégraisser avec un shampooing pour bébé. Ce faisant, vous réduisez le risque d'obstruction à la sortie des glandes au niveau des paupières, et évitez donc la formation d'un orgelet.
Ne portez pas de lentilles de contact tant que l’infection n’a pas complètement disparu.
Le médecin peut vous expliquer le déroulement généralement bénin de l’infection.
L’orgelet disparaît souvent spontanément ; il s’agit donc d’être patient. En l’absence d’amélioration, le médecin vous prescrira un traitement par antibiotiques en gouttes (collyre) à appliquer localement. Il est possible d’inciser un orgelet purulent, s'il est très douloureux, à l’aide d'une aiguille à injection.
Un chalazion disparaît généralement de manière spontanée après un certain temps, même s'il semble initialement devenir plus grand. Sinon, il est possible de l’enlever chirurgicalement. Si le médecin en a l'expérience, il peut éventuellement essayer d'injecter de la cortisone dans le chalazion. Si un chalazion se développe après l’âge moyen ou est atypique, une biopsie est réalisée pour exclure une tumeur maligne. Si un chalazion reste présent plus de 3 mois, s'il est atypique, ou s'il réapparaît de manière chronique, le médecin vous orientera vers un ophtalmologue.
microbiologiemedicale.fr
Guide de pratique clinique étranger
‘Orgelet et chalazion’ (2000), mis à jour le 04.09.2017 et adapté au contexte belge le 30.04.2018 – ebpracticenet
Étape 1 sur 6
Plusieurs raisons peuvent amener à avoir les yeux secs. Par exemple, l'âge ou les hormones. Les symptômes sont une sensation de brûlure et de sable dans les yeux. Les yeux coulent, sont rouges et sont facilement irrités.

Une blépharite est une inflammation des paupières. Elle est généralement causée par une bactérie qui se multiplie dans le sébum. Un premier traitement est de nettoyer les paupières 2x/jour avec une solution.
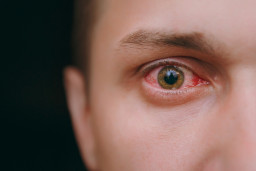
La conjonctivite est une inflammation de la conjonctive. La conjonctive est la muqueuse qui tapisse le blanc de l'œil et l'intérieur des paupières. L'oeil devient rouge, mouillé et chatouille. Les conjonctivites sont souvent contagieuses.
Le syndrome de Sjögren (SJ) est une maladie auto-immunitaire. Cela signifie que le corps réagit contre lui-même. Dans le SJ, le corps réagit contre les glandes situées dans les muqueuses.
Les lentilles de contact peuvent provoquer des problèmes aux yeux. Cette fiche donne des informations sur les différentes causes et leur traitement. Elles donnent aussi des conseils pour prendre soin de ses yeux.
