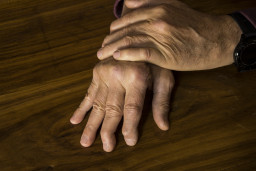
Arthrite psoriasique
Une arthrite psoriasique est une forme d'inflammation des articulations (arthrite) qui touche les personnes atteintes de psoriasis. Le psoriasis est une maladie chronique de la peau.
Irina Gulyayeva
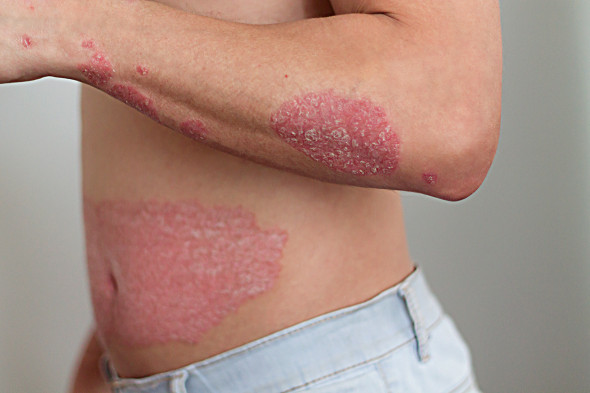
Le psoriasis est une affection chronique de la peau. Il existe une forme précoce et une forme tardive. Ces deux formes ont des contextes héréditaires différents.
Le psoriasis précoce commence avant l’âge de 40 ans. Il est d’origine familiale. Il est, en moyenne, plus sévère que le psoriasis tardif. Le facteur déclencheur d’un psoriasis précoce est une infection bactérienne (souvent à streptocoques).
Le psoriasis tardif peut être déclenché par des événements stressants. Les autres facteurs de risque sont notamment la consommation excessive d'alcool, le tabagisme et certains médicaments.
Le psoriasis est associé à un risque accru de diabète, d'obésité, d’anomalie du taux de graisses dans le sang (dyslipidémie) dont des problèmes de cholestérol, et de maladies cardiovasculaires.
Environ 1 adulte sur 50 en Europe occidentale est touché par le psoriasis. L’affection est rare chez les jeunes enfants.
Le psoriasis se présente principalement sous deux formes :
sous forme de taches, c’est le « psoriasis en plaques » ;
sous forme d’éruption cutanée, c’est le « psoriasis en gouttes ».
Dans de rares cas, le psoriasis se présente sous forme de pustules ou des boutons purulents, c’est le « psoriasis pustuleux ».
Le « psoriasis en plaques » est la forme la plus fréquente (9 cas sur 10). Les plaques sont rouges, dures et épaisses. Elles sont souvent recouvertes de petites peaux sèches et blanches (squames). Un grattage léger des squames provoque de minuscules points de saignements. Les plaques sont bien délimitées. Elles mesurent au moins 5 millimètres de diamètre. Si les taches dépassent 3 cm, on parle de psoriasis en grandes plaques. Les plaques se trouvent au niveau des coudes, des genoux, des jambes, du bas du dos et du cuir chevelu. Lorsque les plaques se développent dans les plis de la peau, il n’y a généralement pas de squames.
Le « psoriasis en gouttes » survient principalement chez les jeunes personnes après une infection de la gorge due à une bactérie (en général le streptocoque).
Parfois, la surface des ongles est touchée, ce qui se manifeste par de petits enfoncements, le décollement de l’ongle (visible sur le haut de l’ongle), l’épaississement ou l’effritement de l’ongle. Ces symptômes sont souvent observés en cas d’arthrite psoriasique, une forme d’affection des articulations accompagnée de psoriasis cutané.
Votre médecin pose généralement le diagnostic en regardant les lésions.
Cependant, il doit également faire la distinction avec d'autres affections cutanées courantes telles que l’eczéma (dermatite) séborrhéique, des infections par des champignons (mycoses), des infections bactériennes et l'eczéma. Cela peut nécessiter des examens complémentaires tels qu’une culture de peau, un examen avec une lampe particulière et, exceptionnellement, une biopsie de la peau. Ce dernier examen consiste à prélever un petit morceau de peau de 4 à 6 mm.
Dans certains cas, le médecin proposera un traitement d’essai. L’évolution sous traitement lui permettra de poser le diagnostic le plus probable.
Hydratez bien la peau, utilisez un shampooing antipelliculaire, utilisez des produits qui éliminent les squames (sur ordonnance médicale) et prenez suffisamment de soleil.
Vous pouvez également contrôler les autres facteurs de risque tels que la consommation excessive d'alcool, le tabagisme et l’obésité.
Si votre psoriasis ne vous fait pas souffrir, il n’est pas nécessaire de le traiter. Généralement, il est impossible de faire disparaître complètement le psoriasis.
Le traitement dépend du type de psoriasis et de sa gravité. On distingue trois sortes de traitements :
le traitement local, le plus important ;
la photothérapie, à la lumière naturelle du soleil ou aux ultraviolets B (UVB) à spectre étroit ;
la thérapie systémique, que le spécialiste prescrit si les traitements ci-dessus ne donnent pas de résultats.
Le traitement local consiste en des lotions, des pommades et des crèmes :
les préparations à base d’acide salicylique permettent d’éliminer les squames ;
les préparations à base de vitamine D sont les plus sûres, mais elles peuvent déclencher des réactions cutanées. Il est nécessaire de suivre correctement les conseils d’utilisation ;
les préparations à base de cortisone donnent souvent des résultats rapides, mais elle peuvent avoir des effets indésirables importants plus tard ;
les préparations à base de goudron ne sont plus utilisées en raison de leur faible confort d'utilisation.
La photothérapie peut consister en la lumière naturelle du soleil ou de préférence des UVB à spectre étroit émanant de lampes solaires. Ce traitement doit être décidé avec un spécialiste de la peau (dermatologue) pour qu’il se déroule en toute sécurité.
Les traitements systémiques consistent en des médicaments plus forts. Ils sont prescrits par des spécialistes si les traitements antérieurs n’ont pas donné les résultats attendus. Ils peuvent entraîner des effets indésirables importants, comme un affaiblissement du système immunitaire, qui peut être à l’origine d’infections graves ou de la réactivation d’une tuberculose.
Les enfants atteints de psoriasis et les personnes qui ne répondent pas suffisamment aux traitements locaux sont orientés vers un dermatologue ou un autre spécialiste.
mongeneraliste.be – SSMG – Société Scientifique de Médecine Générale
Global Skin Atlas
DermIS – Dermatology Information System
DermIS – Dermatology Information System
Psoriasis arthropatique des ongles (image)
DermIS – Dermatology Information System
Arrêter de fumer. C’est possible
Tabacstop – Fondation contre le cancer
Alcool, le point sur votre consommation
Stop ou encore ?
Manger Bouger – Question Santé
CBIP – Centre Belge d’Information Pharmacothérapeutique
Corticostéroïdes + acide salicylique
CBIP – Centre Belge d’Information Pharmacothérapeutique
CBIP – Centre Belge d’Information Pharmacothérapeutique
L’UVBthérapie, ici, ou à trouver sur cette page
Cliniques universitaires Saint-Luc (UCLouvain)
Centre d’Aide aux Fumeurs (CAF®)
FARES – Fonds des Affections Respiratoires
FARES – Fonds des Affections Respiratoires
Trouver un·e diététicien·ne agréé·e
Les diététicien∙ne∙s – Union professionnelle des diététiciens de langue française
Le Pélican & Le centre ALFA
Guide de pratique clinique étranger
‘Psoriasis’ (2000), mis à jour le 30.05.2017 et adapté au contexte belge le 01.07.2017 – ebpracticenet
Étape 1 sur 6
Une arthrite psoriasique est une forme d'inflammation des articulations (arthrite) qui touche les personnes atteintes de psoriasis. Le psoriasis est une maladie chronique de la peau.
